Antibiotikum - vad de är, typer, motstånd och indikationer

Tillkomsten av antibiotika i slutet av 1920-talet revolutionerade vetenskapen och tog medicin i modern tid. För första gången kunde vi slåss och erövra bakterier som orsakade flera infektioner, den främsta orsaken till dödligheten vid den tiden.
Antibiotika är läkemedel som verkar mot bakteriella infektioner och är inte effektiva mot infektioner av viral, parasitologisk eller svamp ursprung. För dessa bakterier finns det specifika läkemedel, kallade antivirala medel, antiparasitika respektive antifungala medel.
I denna artikel kommer vi att prata om huvudklassen av antibiotika som används i medicinsk praxis. Låt oss förklara hur antibiotika fungerar, vilka typer av infektioner behandlas av dem, vilket antibiotikaresistens betyder, och vilka är de vanligaste biverkningarna.
Vad är ett antibiotikum?
Vi betraktar antibiotika som helst substans som kan döda eller hämma tillväxten av bakterier. Antibiotika kan vara bakteriedödande när de direkt förstör bakterierna eller bakterierna när de förhindrar deras multiplikation, vilket underlättar vårt immunsystems arbete vid infektionskontrollen.
För att vara effektivt och tolerabelt måste antibiotikan vara ett ämne som är skadligt för bakterier, men relativt säkert för våra celler. Detta betyder inte att det inte kan finnas några biverkningar, men per definition bör ett antibiotikum vara mycket mer giftigt för invaderande bakterier än till den invaderade organismen. Det skulle inte gå bra att döda bakterier som orsakar lunginflammation om vi också dödade lungcellerna.
Det första antibiotikum som upptäcktes var penicillin, 1928, av den brittiska bakteriologen Alexander Fleming. Hans upptäckt inträffade av en slump när hans studieplåtar med bakterie stafylokockerna oavsiktligt förorenades av en svamp av penicilliumgenusen. Fleming noterade att omkring dessa svampar fanns inga bakterier, vilket ledde honom att upptäcka penicillin, en bakteriedödande substans som produceras av dessa varelser.
För närvarande är antibiotika syntetiska substanser, som produceras i laboratorier, många av dem härrörande från naturliga ämnen som penicillin.
Varning: Förväxla inte antibiotika med antiinflammatoriska medel. Läs: Vad är skillnaden mellan antibiotika och anti-inflammeringsmedel?
Hur orsakar ett antibiotikum resistens?
Ett av de stora problemen med modern medicin är den oskäliga användningen av antibiotika, vilket har lett till att bakterier är resistenta mot dem. När de första antibiotika började marknadsföras hade man tanken att smittsamma sjukdomar var på väg, och det var bara en fråga om tid innan vi var fria från någon form av bakteriell infektion. Men eftersom användningen av nya antibiotika blev mer utbredd kom resistenta bakteriestammar fram och multiplicerade, vilket skapade en ond cykel som kvarstår till denna dag. Ju fler antibiotika vi skapar, desto mer resistenta bakterier uppträder.
Men om antibiotikumet dödar bakterier, hur inducerar det skapandet av resistenta stammar? Motstånd mot antibiotika kan förstås genom evolutionslagar och naturligt urval. Följ texten bredvid bilden nedan.
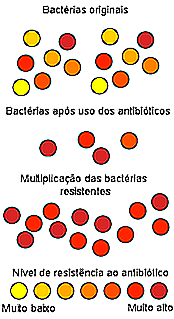
Låt oss föreställa oss en urininfektion orsakad av E. coli-bakterier. När det finns en cystit, talar vi om miljontals bakterier som attackerar urinblåsan. Dessa bakterier är av samma art, men de är inte exakt samma. de är inte kloner. När vi väljer ett antibiotikum väljer vi den som är effektiv mot de flesta av de närvarande bakterierna. Det är inte alltid antibiotikumet som dödar 100% av bakterierna. Vad som händer är att om vi minskar antalet bakterier till 5% eller 10% försvinner infektionen eftersom vårt immunsystem kan kontrollera vad som finns kvar.
Men vår kropp kan ofta inte helt bli av med dessa bakterier, så att de kan reproducera och orsaka en ny infektion, som nu bara består av antibiotikaresistenta bakterier som ursprungligen valdes.
Detta är ett förenklat exempel på vad som faktiskt inträffar. Det är vanligtvis nödvändigt att ha upprepade kurser av samma antibiotikum, över månader eller år, för att producera resistenta bakterier. Denna process är inget annat än naturligt urval, där de starkaste överlever och skickar sina gener på sina avkommor.
Vissa arter av bakterier är benägna att bygga upp motstånd, precis som vissa antibiotika orsakar resistans lättare.
Några fakta gynnar dock den snabbare uppkomsten av resistenta stammar. Det viktigaste är att behandlingen avslutas tidigt. Om ett antibiotikum förskrivs i 10 dagar beror det på att det är känt i förväg att detta är den tid som krävs för att döda praktiskt taget alla bakterier. Vissa svagare bakterier dör vid 24 timmar, andra behöver 7 dagar. Om behandlingen avbryts i 5 dagar, till exempel, de mer resistenta bakterierna, som behövde mer antibiotikatid, kommer att förbli levande och kan föröka sig, vilket leder till en mycket resistentare infektion.
En annan viktig faktor är den diskriminerande användningen av antibiotika. Många av de infektioner vi har orsakas av bakterier som lever naturligt i vår kropp, kontrolleras av vårt immunsystem, och väntar bara på att droppen i försvaret ska attackera. Om patienten använder för mycket antibiotika i onödan, till exempel för att behandla virusinfektioner, kommer han tidigare att välja de mest resistenta bakterierna och i framtiden, när det finns en verklig bakterieinfektion, kommer detta att orsakas av resistenta bakterier.
Hur man vet vilket antibiotikum som är mest effektivt?
Genom tidigare studier vet vi i förväg profilen för varje bakterieart. Till exempel vet vi att E. coli, en bakterie som orsakar urinvägsinfektion, är vanligtvis känslig för antibiotika Bactrim och Ciprofloxacin. Patienter med återkommande urinvägsinfektioner med flera kurser av antibiotika kan emellertid ha E. coli resistenta mot dessa antibiotika. Dessutom är inte alla urinvägsinfektioner orsakade av E. coli, och det kan finnas bakterieinfektioner med helt olika känslighetsprofiler. Hur vet man då, specifikt för varje fall, vilka bakterier som är ansvariga för infektionen och vilket antibiotikum är mest lämpligt?
Det enda sättet att vara säker på en bakteries känslighetsprofil är genom kulturundersökning, som kan vara en blodkultur (blodkultur), urin (urokultur), avföring (samverkan), etc. I dessa analyser samlar vi in en liten mängd av en vätska eller utsöndring som vi föreställer oss innehåller den infekterande bakterien och sätter den i ett medium som bidrar till tillväxten av bakterier. 48 till 72 timmar senare kan vi identifiera exakt vilka bakterier som finns och utföra flera tester med flera antibiotika, försöka veta vilka som är effektiva och vilka som är ineffektiva. Detta test heter antibiogram. Varje kulturundersökning visar namnet på de identifierade bakterierna och en kort lista över resistenta och känsliga antibiotika för att ge din läkare valet.
När patienten är svår och inte kan vänta i 72 timmar för att starta antibiotikumet valde vi inledningsvis starka antibiotika som täcker ett brett spektrum av bakterier och byter ut det efter resultaten av kulturerna för det mest specifika antibiotikum som indikeras av antibiogram.
Vilken typ av infektioner behandlas med antibiotika?
Varje bakteriell infektion kan och bör behandlas med antibiotika. Virusinfektioner förbättras inte med antibiotika och bör därför inte behandlas med dem.
- Infektioner med virus ska behandlas med antivirala läkemedel (vid behov).
- Jästinfektioner ska behandlas med antisvamp.
- Parasitiska infektioner ska behandlas med antiparasitika.
- Bakteriella infektioner ska behandlas med antibiotika.
I MD har vi redan diskuterat flera bakterieinfektioner som måste behandlas med antibiotika, bland dem:
- Tuberkulos.
- lunginflammation
- halsfluss.
- Urinvägsinfektion.
- gonorré.
- Syfilis.
- Meningit.
- Bihåleinflammation.
- Erysipelas.
H.pylori infektion.
- Infektiv endokardit.
- Leprosy.
Biverkningar av antibiotika
Den vanligaste biverkan är illamående och diarré. Vissa patienter är allergiska mot vissa klasser av antibiotika, de vanligaste är penicilliner och sulfa droger.
Gravida kvinnor borde vara mycket försiktiga med antibiotika eftersom vissa klasser är förknippade med dåliga formationer. Penicilliner och cefalosporiner är de säkraste. Ta aldrig antibiotika utan uttryckligt tillstånd från din förlossningsläkare.
Många antibiotika elimineras av njurarna, så de kan bli giftiga hos patienter med nedsatt njurfunktion, eftersom deras eliminering påverkas. I dessa fall är en dosjustering ofta nödvändig för att undvika överdriven antibiotika i blodet.
Dos och behandlingstid
Behandlingstiden och dosen beror på två faktorer: tidpunkten för cirkulationen av läkemedlet i blodet och resistansprofilen hos bakterierna. Samma infektion kan behandlas för olika tider beroende på det föreskrivna antibiotikumet.
Till exempel kan en faryngit behandlas med:
- En enda intramuskulär dos av bensatin penicillin.
- 3 dagar Azitromycin 1 tablett dagligen.
- 10 dagar Amoxicillin 1 8/8h tablett.
Vissa infektioner behandlas lätt med korta kurser av ett enda antibiotikum som gonorré, klamydia eller cystitis. Andra, såsom tuberkulos, behöver 3 antibiotika och en behandling av minst 6 månader för att botas.
Vid mildare infektioner är valet av antibiotika empiriskt baserat på förkännedom om känslighet. I mer allvarliga fall eller vid infektioner som inte svarar initialt på förskrivna antibiotika, bör en kultur av lämpligt material göras för att bättre styra valet av antibiotika.
Mest använda antibiotika i klinisk praxis
a) Penicilliner - Penicillin var det första antibiotikum som utvecklats och gav upphov till flera andra strukturellt liknande. De viktigaste antibiotika som härrör från penicillin är:
Amoxicillin.
Ampicillin.
Azlocillin.
Carbenicillin.
Cloxacillin.
Mezlocillin.
Nafcillin.
Penicillin.
Piperacillin.
Tikarcillin.
Penicillin i sig är för närvarande underanvändat, eftersom de flesta bakterier redan är resistenta mot det. Penicillin är dock fortfarande indicerat för syfilis, tonsillit och erysipelas.
Det är viktigt att notera att även om de är alla i penicillinfamiljen är handlingsspektret mycket olika, med piperacillin som till exempel används vid sjukhusinfektioner, medan amoxicillin generellt är indicerat för enkla luftvägsinfektioner.
Se även: PENICILLIN ALLERGY
b) Cefalosporiner - Cefalosporiner uppträdde strax efter penicillin och har en verkningsmekanism som väsentligen liknar dessa. Exempel:
Cefaclor.
Cefadroxil.
Cefazolin.
Cefixime.
Cefoperazon.
Cefotaxim.
Cefotetan.
Cefoxitin.
Ceftazidim.
Ceftriaxon.
Cefuroxim.
Cefalexin.
Cefalotin.
Lorakarbef.
Således, med penicilliner, har olika cefalosporiner ett mycket variabelt aktivitetsspektrum, och de kan också användas för allvarliga infektioner såsom meningit, även enkla hudsår.
c) Quinoloner - Quinoloner är många som används för att behandla infektioner av bakterier som kommer från tarmarna, bland dem, diarré och urininfektioner. De nya kinolonerna är också effektiva för lunginflammation.
Ciprofloxacin.
Enoxacin.
Levofloxacin.
Lomefloxacin.
Moxifloxacin.
Norfloxacin.
Ofloxacin.
d) Aminoglykosider - Aminoglykosider är antibiotika som används i de flesta fall endast i ett sjukhusläge, eftersom de administreras intravenöst. De är indicerade för allvarliga infektioner. Det finns några formuleringar för aktuell användning eller som ögondroppar.
Amikacin.
Gentamicin.
Kanamycin.
Neomycin.
Streptomycin.
Tobramycin.
e) Makrolider - Makrolider används generellt för luftvägsinfektioner, ofta i samband med vissa penicillin eller cefalosporin, för akne, klamydia eller i många fall som en ersättning för penicillin hos allergiska patienter.
Azitromycin.
Klaritromycin.
Erytromycin.
f) Tetracykliner - Tetracykliner används för närvarande för behandling av akne, kolera, vissa STD och leptospiros.
Doxycyklin.
Minocycline.
Tetracykliner.
g) Övriga grupper
Aztreonam.
Clindamycin.
Ethambutol.
Fosfomycin.
Imipenem.
Isoniazid.
Meropenem.
Metronidazol.
Nitrofurantoin.
Pyrazinamid.
Rifampicin.
Trimetoprim-sulfametoxazol.
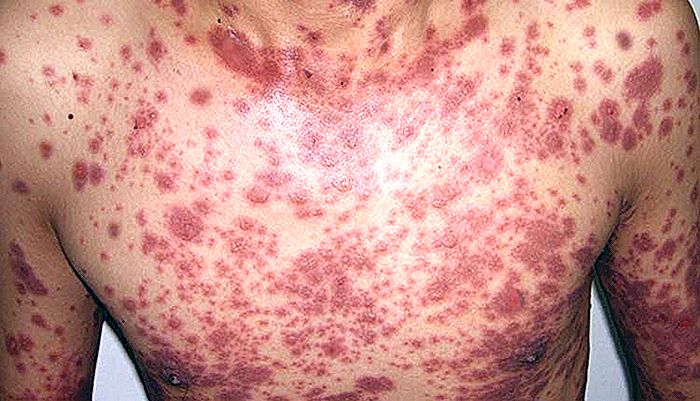
Stevens-Johnsons syndrom och toxisk epidermal nekrolys
Stevens-Johnsons syndrom och toxisk epidermal nekrolys (även kallad Lyells syndrom) är två liknande sjukdomar som uppstår på grund av en allvarlig immunreaktion, vanligtvis efter användning av vissa mediciner. Båda är en typ av allvarlig allergisk reaktion. I denna text kommer vi att ta upp följande punkter om Stevens-Johnsons syndrom och toxisk epidermal nekrolys: Vad är Stevens-Johnsons syndrom och toxisk epidermal nekrolys. Vad är s

DOMPERIDONE - Vad tjänar, doser och biverkningar
Domperidon, även känt under varumärket Motilium, är ett läkemedel som har förmågan att påskynda tömningen av magen och är därför användbar för behandling av illamående, magont, gastrisk distans och gastroesofageal reflux. Fastän domperidon är ett säkert och lågt potentiellt läkemedel för negativa effekter kan det vara förenat med en ökad risk för allvarlig hjärtarytmi, särskilt när dagliga doser över 30 mg används eller när läkemedlet används till patienter med av 60 år. I den här artikeln kommer vi at



