PAPUAICOLAU EXPERT - ASCUS, LSIL, NIC1, NIC 2 och NIC 3

introduktion
Huvudsyftet med Pap-smeten är att upptäcka tidiga premaligna förändringar i cervicala slemhinnan, vanligen orsakad av HPV-viruset, så att gynekologen kan ingripa i tid och förhindra uppkomsten av en invasiv cancer. Vid upptäckt i tidiga stadier är livmoderhalscancer helt härdbar.
Pap smear är en screening examen, det vill säga det diagnostiserar inte livmoderhalscancer. Vem gör diagnosen cancer är livmoderhalsens biopsi. Pap-smärtan är att säga vilka kvinnor som har högre risk att ha premaligna skador och därmed behöver genomgå biopsi och behandling.
I denna artikel kommer vi att göra en grundlig granskning av Pap smear, förklara hur, i vem och när det ska ske. Vi kommer också att förklara, på ett enkelt språk, flera termer som vanligtvis förekommer i resultaten av Pap smear, såsom: ASCUS (ASC-USA), ASC-H, LSIL, HSIL, NIC 1, NIC 2, NIC 3 ...
Vi talade specifikt om förhållandet mellan HPV-viruset och livmoderhalscancer i två separata artiklar: HPV VACCINE (HPV-16 och HPV-18) och HPV VIRUS - UTERINE COLUMN CANCER.
Livmoderhalsens anatomi
Det finns inget sätt att förstå Pap-smeten utan att veta minst grunderna i livmoderhalsens anatomi. Läs noggrant följande förklaringar, eftersom denna information kommer att vara avgörande när det gäller att prata om resultaten av Pap smear. Om du vet vilka termer som JEC, squamous epithelium, mataplasia och transformationszonen betyder det mycket lätt att förstå dina resultat. Använd illustrationerna nedan för att göra texten lättare att förstå. 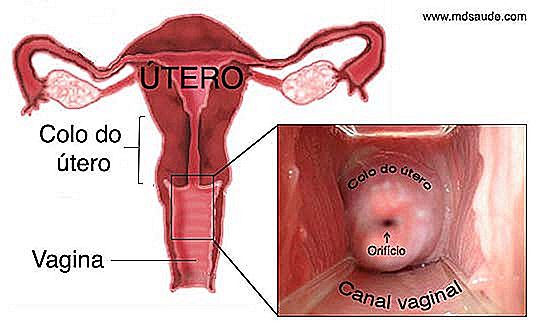 Föreställ dig en päron upp och ner. Detta är, mer eller mindre, livmoderns utseende. Livmoderhalsen, även kallad livmoderhalsen, är den nedre och smalare delen av livmodern. Livmoderhalsen är en liten, cylindrisk, 2 till 3 cm i diameter kanal som förbinder vagina med livmoderns kropp. I slutet av livmoderhalsen finns en öppning, kallad livmodernostium, vilket är där menstruation kommer ut och spermierna kommer in.
Föreställ dig en päron upp och ner. Detta är, mer eller mindre, livmoderns utseende. Livmoderhalsen, även kallad livmoderhalsen, är den nedre och smalare delen av livmodern. Livmoderhalsen är en liten, cylindrisk, 2 till 3 cm i diameter kanal som förbinder vagina med livmoderns kropp. I slutet av livmoderhalsen finns en öppning, kallad livmodernostium, vilket är där menstruation kommer ut och spermierna kommer in.
Cervixområdet är mycket mer mottagligt för utseende av maligna tumörer än resten av livmodern eftersom den är i direkt kontakt med vaginalkanalen och därför är mer utsatt för det sura pH i skeden, infektioner, trauma, etc.
Det är faktiskt inte hela livmoderhalsen som är mottaglig för cancerframkallande men snarare regionen runt livmodern, som vi kommer att förklara nedan. Denna del är viktig, läs noga. Djärva villkor kommer att vara viktiga senare.
Vävnaden som leder livmoderhalsen är inte helt homogen:
1- Den inre kanalen i livmoderhalsen, som kallas endocervix, är täckt av ett enkelt kolumnarepitel, ett enda lager av celler, som innehåller några körtlar som är ansvariga för utsöndring av livmoderhalsslem. Denna vävnad kallas vanligen ett kolumnar epitel eller glandulärt epitel .
2- Den yttre delen av livmoderhalsen, som står i kontakt med vaginalkanalen, kallas en ectocervix och är täckt av ett skvättepitel som liknar slidan.
Kolonnerna epitel av livmoderhalsens inre del (endokervix) är mycket skörtare än ektocervixets skvättvävnad, som behöver vara mer elastisk eftersom den är i direkt kontakt med vaginalkanalen.
Fram till puberteten ligger gränsen mellan kolumnarepitelet och skvättepitelet precis vid ingången till ostiumet, exakt där endokervixen slutar och ectocervixen börjar. Poängen som delar upp båda vävnaderna kallas JEC (squamo-columnar junction) . Efter puberteten förändras livmoderns anatomi. En del av endocervixen utsöndras och trycker JEC ut ur livmodernostiumet.
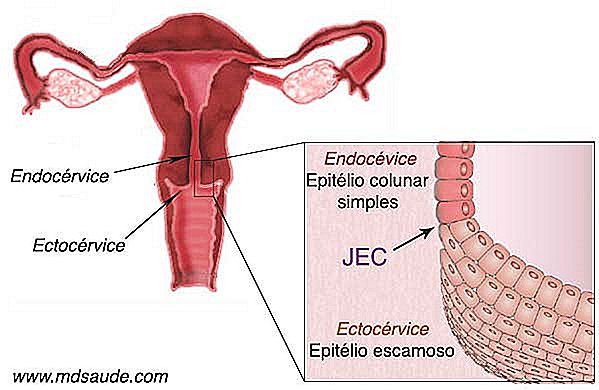
Dessa anatomiska förändringar medför att en del av den bräckliga kolumna vävnaden, som tidigare skyddades inom endokervixen, utsattes för den fientliga miljön i vaginalkaviteten. Som en form av försvar genomgår den kolumnarvävnad en förändring som kallas squamous metaplasi, som består av omvandlingen av kolumnarepitelet till skvättepitel. Hela utsidan som genomgår metaplasi kallas en transformationszon.
Metaplasi i sig anses inte vara en malign eller premalignal lesion, det är bara en fysiologisk process av slemhinneförsvar. Därför är förekomsten av squamous metaplasi helt normal i Pap-smeden.
Området för omvandling, det vill säga den plats som led av skvättmetaplasi, är av stor betydelse för Papanicolaus prestanda, eftersom det är den plats där HPV-viruset vanligtvis fixar och blir ett område som är extremt mottagligt för tumörernas utseende maligna. Eftersom Pap-testet är ett screeningstest för livmoderhalscancer är det därför viktigt att läkaren under proceduren får material från JEC och transformationszonen (ZT).
Hur görs Pap-testet?
Syftet med Pap-smeten är att samla några prov av celler från regionen av cervixostret och runt livmoderhalsen för att erhålla ectocervix, endocervix, transformationszon och JEC-celler. Dessa skördade celler skickas till ett laboratorium så att de kan studeras under ett mikroskop av en patolog. 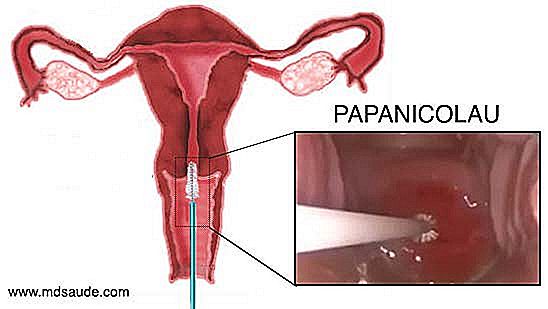 Pap-smeten är ganska enkel, snabb och nästan smärtfri (vissa kvinnor blir spända med gynekologisk provning och känner sig lite obehag). För att få fram livmoderhalsprover måste gynekologen först utföra en gynekologisk undersökning med ett spekulum, som i allmänhet kallas en anka slinga. Användningen av duckbill gör att vaginalkanalen och livmoderhalsen kan visualiseras. Efter en snabb inspektion kommer gynekologen att introducera en liten borste i cervixostret och därmed få några celler från denna region. En spatel och en bomullspinne kan också användas för att få material runt livmoderhalsen. Om inspektionen under inspektionen observerar några områden i livmoderhalsen med misstänkta förändringar, kan han biopsera lesionen och skicka materialet tillsammans med det material som samlas in från cervixostret.
Pap-smeten är ganska enkel, snabb och nästan smärtfri (vissa kvinnor blir spända med gynekologisk provning och känner sig lite obehag). För att få fram livmoderhalsprover måste gynekologen först utföra en gynekologisk undersökning med ett spekulum, som i allmänhet kallas en anka slinga. Användningen av duckbill gör att vaginalkanalen och livmoderhalsen kan visualiseras. Efter en snabb inspektion kommer gynekologen att introducera en liten borste i cervixostret och därmed få några celler från denna region. En spatel och en bomullspinne kan också användas för att få material runt livmoderhalsen. Om inspektionen under inspektionen observerar några områden i livmoderhalsen med misstänkta förändringar, kan han biopsera lesionen och skicka materialet tillsammans med det material som samlas in från cervixostret.
Pap-smeten bör helst utföras utanför menstruationsperioden. Vi föreslår också att kvinnor undviker samlag, vaginal douches, vaginalgel eller ägglossning eller användning av tamponger under 48 timmar före provet.
Vad är Pap smear?
Materialet som samlas på Pap-smeten kan användas för att undersöka inte bara förekomsten av maligna eller premaligna cellförändringar utan också att undersöka närvaron av HPV-viruset och flera andra gynekologiska infektioner, såsom:
- Gardner.
- Trichomoniasis.
- Candidiasis.
- Gonorré.
- Syfilis.
- Chlamydia.
Återigen är det viktigt att komma ihåg att Pap smear är en screening examen, det diagnostiserar inte cancer. Pap-smärtan styr endast läkare om vilka patienter som behöver undersökas noggrant, vanligtvis genom en kolposkopi * och livmoderhalsens biopsi.
* Kolposkopi är ett diagnostiskt förfarande där ett speciellt mikroskop med flera förstoringslinser används för att ge en förstorad och välupplyst bild av livmoderhalsen och vagina. Colposcopy tillåter oss att se livmoderhalsen med mycket skarpare bilder än enkla gynekologiska undersökningar, vilket gör det lättare att identifiera sår eller slemhinnor. Under kolposkopi utför gynekologen biopsier av livmoderhalsen för att undersöka närvaron av maligna lesioner. Liksom i biopsi kunde vi få ett mycket större antal celler än i Pap-smeten, resultaten är mycket mer exakta och tillförlitliga (läs: COLPOSCOPY AND BLOOD OF THE UTERINE COLUMN).
När ska du ta Pap Smear
Pap-smärtan ska utföras på alla kvinnor med aktiva sexliv. Intervalltiden mellan varje prov varierar beroende på varje lands gynekologibolag. I Brasilien är det vanligt att ange ett 1-årigt intervall mellan tentor i de första tre tentamenarna. Om allt är bra kan följande tester utföras med intervaller om 3 år. Om patienten emellertid har en aggressiv typ av HPV-virus kan Pap-testet utföras med korta intervaller på upp till 6 månader.
I vissa länder rekommenderas den första Pap-smeten endast efter 21 års ålder, även för kvinnor som har startat sexliv i ungdomar. Eftersom HPV tar flera år att orsaka cellförändringar som kan leda till utvecklingen av livmoderhalscancer, hävdar vissa läkare att det inte finns något behov av att börja testa alla kvinnor i deras tidiga år av sexuellt liv.
Pap Smear Resultat
Efter att ha skickat materialet som samlats på pap-smittet, ger laboratoriet resultaten av studien på cirka 3 till 5 dagar. Låt oss kortfattat förklara vad de vanligaste resultaten betyder.
Obs: Laboratoriet kan ge resultaten av Pap-smeden under namnet onkotisk kolpocitologi, förebyggande undersökning eller cervico-vaginal cytologi.
Hur varje laboratorium tillhandahåller Pap-testrapporten kan vara ganska annorlunda. Det är också viktigt att notera att nomenklaturen nyligen har ändrats, så om du jämför en aktuell tentamen som en äldre, kan de ha liknande resultat men ganska olika beskrivningar.
Tidigare hade rapporterna beskrivit klasserna av Papanicola:
- Papanicolau klass I - frånvaro av onormala celler.
- Papanicolau klass II - godartade cellulära förändringar, vanligen orsakade av inflammatoriska processer.
- Papanicolau klass III - Förekomst av onormala celler (inklusive CIN 1, CIN 2 och CIN 3).
- Papanicolau klass IV - Cytologi som tyder på malignitet.
- Papanicolau klass V - cytologi som indikerar cancer i livmoderhalsen.
Denna form av rapport, uppdelad i klasser, kan fortfarande hittas, men har övergivits till förmån för en mer beskrivande rapport om cellförändringar, vilket vi kommer att förklara nedan.
Normal Pap Smear
I allmänhet beskriver Pap-smeden först kvaliteten på det prov som skickats och ger sedan diagnosen. En bra rapport säger:
- Att säga att provet som skickades var tillfredsställande för utvärdering av patologen. Om resultatet pekar på ett otillfredsställande prov, bör insamlingen av material göras av gynekologen.
- Ange vilka vävnadstyper som gav upphov till de fångade cellerna, såsom JEC-celler, celler i transformationszonen (ZT), ectocervix eller endocervix. Om det finns minst JEC- eller ZT-celler i provet, är testkvaliteten mycket komprometterad, eftersom dessa är de regioner som drabbas mest av HPV-viruset.
- Angiv vilken typ av celler som finns: skvamceller (ectocervix), skvättmetaplasi, kolumnarceller (endokervix), celler i glandulär epitel (endokervix), etc.
- Beskriv den mikrobiologiska floran: den naturliga bakteriella floran i vagina består av laktobaciller, så det är helt normalt för Papanicolau att identifiera dessa bakterier. Om det finns någon pågående gynekologisk infektion kan rapporten indikera förekomst av leukocyter (försvarceller) och namnet på det invaderande könet, såsom Gardnerella eller Candida albicans .
Efter ovanstående beskrivningar, om rapporten inte indikerar förekomsten av maligna eller för-maligna celler kommer den att få en beskrivning av typen: frånvaro av atypi, frånvaro av neoplastiska celler, negativ för intraepiteliell skada eller negativ för malignitet.
Onormal Papanicolau - ASCUS och ASCH
Låt oss beskriva de vanligaste förändringarna som finns i onormala Pap smears.
1) ASC-US eller ASCUS
Akronymet ASCUS står för Atypical Squamous Cells of Undetermined Significance.
Av alla de onormala fynden som finns på Pap smear är ASCUS den vanligaste. Det förekommer i ca 2 till 3% av tentamen. ASCUS indikerar en atypi, det vill säga en förändring av de normala egenskaperna hos skivformiga celler, utan att visa några tydliga tecken på premaligna förändringar. ASCUS kan orsakas till exempel av inflammation, infektion eller vaginalatrofi under klimakteriet (se även: MENOPAUSE SYMPTOMER).
I de allra flesta fall är ASCUS en godartad upptäckt som försvinner ensam över tiden. Det bör emellertid noteras att närvaron av ASCUS inte helt eliminerar risken för att dessa celler blir en pre-malignt lesion; det betyder bara att risken är mycket låg. Studier visar att cirka 7% av kvinnorna med HPV och ASCUS utvecklar livmoderhalscancer inom 5 år. Bland kvinnor som inte har HPV är kursen endast 0, 5%.
Därför kan läkare ta två åtgärdskurser mot en Pap smear med ASCUS: antingen testet upprepas efter 6 till 12 månader (de flesta fall av ASCUS försvinner inom detta område) eller HPV-viruset screenas. Om HPV är negativ behöver du inte göra någonting, bara fortsätt med den vanliga rutinen att få en Pap smear varje 3 år. Om patienten har HPV-viruset, särskilt undertyperna 16 och 18, som är de farligaste, frågar doktorn vanligtvis en kolposkopi och biopsi för att bättre undersöka livmoderhalsen.
2) ASC-H eller ASCH
När patologen i rapporten beskriver närvaron av ASCH, betyder det att han såg atypiska skvättceller med blandade egenskaper, och det är inte möjligt att utesluta förekomsten av malign atypi. Det är ett obestämt resultat, men med stor risk för epitheliala skador i hög grad (IAS 2 eller IAS 3) - kommer jag att förklara dessa termer nedan. Närvaron av ASCH indikerar kolposkopi och biopsi av livmoderhalsen.
Premaligna skador på Pap smear - LSIL och HSIL / CIN 1, CIN 2 och CIN 3
Premalignala lesioner av livmoderhalsen som identifieras av Pap-smeten beskrivs för närvarande som LSIL (låggrads-skvättintraepiteliallejon) eller HSIL (högkvalitativ skvättintraepiteliallejon).
3) Lågkvalitativ plättisk intraepiteliell lesion (LSIL)
LSIL indikerar mild dysplasi, en pre-malign lesion med låg risk för cancer. LSIL kan orsakas av någon typ av HPV, oavsett om det är aggressivt eller inte, och tenderar att försvinna efter 1 eller 2 år, eftersom kvinnans kropp kan eliminera HPV från din kropp.
Om patientens HPV-test är negativt är det inte nödvändigt att göra något, bara upprepa Pap-testet inom 6 månader till 1 år. I dessa fall är risken för omvandling till cancer praktiskt taget noll. Om HPV-testet är positivt, bör LSIL-patienten utvärderas med kolposkopi och biopsi eftersom, även om det är lågt, riskerar det att lesionen faktiskt är lite aggressivare än den som identifieras i Pap-smeden (det kan vara en NIC 2 eller NIC 3).
Patienter med LSIL i Pap smear har vanligtvis CIN 1 (lågrisk före malignt lesion) i biopsi. Cirka 16% av patienterna har emellertid CIN 2 (måttlig premalignant lesion) och 5% har CIN 3 (avancerad premalignal lesion). Risken för ett LSIL-resultat som indikerar en cancer är endast 0, 1%.
Obs! LSIL kallades tidigare CIN 1 (Cervical Intraepithelial Neoplasia Grade 1). Termen NIC var inte längre angiven i Pap-smutsarna 2001, eftersom, som vi har sett, inte alla LSIL faktiskt motsvarar en CIN 1-lesion i biopsi. Därför bör NIC 1, NIC 2 och NIC 3 för närvarande endast användas för att beskriva biopsi resultat från kolposkopi. I Pap smear är det rätt att använda akronymerna LSIL eller HSIL.
4) högkvalitativ skvätt intraepitelial lesion (HSIL)
HSIL indikerar att onormala celler har stor förändring i storlek och form. Det är ett resultat som indikerar en hög risk för måttliga / avancerade pre-maligna lesioner (CIN 2 eller 3) eller till och med etablerad cancer. Risken för att ett HSIL-resultat är NIC 3 i biopsi är 50%. Risken för att ett HSIL-resultat är en cancer är 7%.
Därför måste varje patient med HSIL resultera i Pap-smörjning undersökas med kolposkopi och biopsi.
Var noga med att se den här korta videon, producerad av teamet MD.Saúde, som förklarar på ett enkelt sätt vaccination mot HPV.

Sjukdomar som överförts av vatten
introduktion De flesta vattenburna sjukdomar orsakas av mikroorganismer som finns i sötvattensreservoar, vanligtvis efter förorening genom avverkningar från människor eller djur. Sändning av smittämnet genom vatten kan uppstå genom kontakt med huden under badning, genom intag eller aspiration av bakterier som finns i vattnet. Den v

GENITAL HERPES - Smitta, symtom och behandling
Genital herpes är en sexuellt överförd sjukdom (STD) orsakad av herpes simplexviruset. Det uppskattas att minst en av fem vuxna är smittade med viruset, även om många av dessa inte visar symtom och är omedvetna om att de är infekterade med viruset. Genital herpes överförs vanligen under perioder med aktiv sjukdom, det vill säga när det finns synliga skador i könsorganet. Men även i



