CHRONIC RENAL INSUFFICIENCY - Symptom, orsaker och behandling
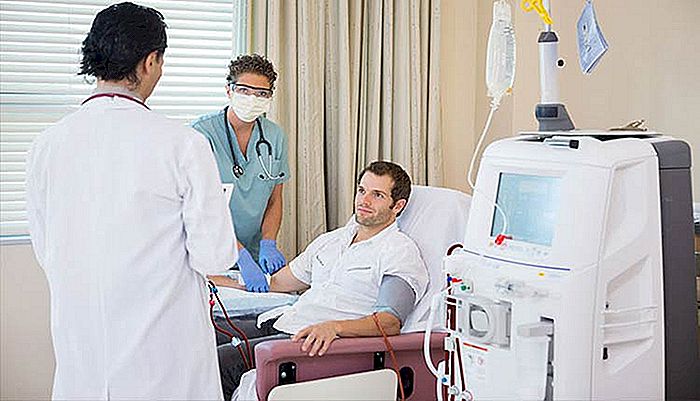

Vi kallar njursvikt ett tillstånd där njurarna förlorar förmågan att utföra sina grundläggande funktioner. Nyresvikt kan vara akut, när plötslig och snabb förlust av njur- eller kronisk funktion uppträder när denna förlust är långsam, progressiv och irreversibel.
I denna artikel kommer vi att ta upp följande punkter om kroniskt njursvikt:
- Vad är.
- Symptom.
- Diagnos.
- Orsaker.
- Stages of disease.
- Behandling.
Här kommer vi att förklara endast kroniskt njursvikt. För att läsa om akut njursvikt, få tillgång till följande länk: Akut nedsatt njurfunktion - Symptom och behandling.
Vad är kroniskt njursvikt
Kroniskt njursvikt, även kallat kronisk njursjukdom (CKD), är en sjukdom som kännetecknas av långsam och fortsatt förlust av njurfunktionen, ett faktum som bland annat orsakar en progressiv ackumulering av toxiner och metaboliskt avfall i blodet.
Njurarna är komplexa organ, som ansvarar för flera funktioner i vår kropp. Bland de viktigaste kan vi nämna:
- Eliminering av toxiner.
- Eliminering av värdelösa eller överflödiga ämnen i blodet.
- Kontroll av nivåerna av elektrolyter (mineralsalter) i blodet.
- Kontroll av kroppens vattennivå.
- Kontroll av blodets pH.
- Produktion av hormoner som styr blodtrycket.
- D-produktion.
- Produktion av hormoner som stimulerar produktionen av röda blodkroppar av benmärgen.
Patienten med kronisk njursjukdom har brister i var och en av dessa funktioner, vilket leder honom till allvarliga hälsoproblem i avancerade skeden av sjukdomen.
Innan vi fortsätter, se den här korta 3-minuters videoen som produceras av MD. Hälso-teamet, som bara förklarar njursvikt och kreatinintestet:

Symtom på kroniskt njursvikt
Eftersom installationen av kroniskt njursvikt vanligen uppträder långsamt har vår kropp tid att anpassa sig till detta felfunktion i njurarna, vilket orsakar att vi inte har några tecken eller symtom förrän väldigt sena skeden av sjukdomen. Huvuddragen i CRI är en tyst sjukdom.
Många tror att de kan identifiera en njure som lider av smärta eller en minskning av volymen urin. Inget mer falskt. Njurarna har liten innervering för smärta och så skadar det bara när det är inflammerat eller dilaterat. Eftersom de flesta fall av kroniskt njursvikt inte uppstår kan patienten väl upptäcka att han behöver dialys utan att ens ha en enda njursmärta i sitt liv.
Urinvolymen är inte heller en bra indikator på njurs hälsa. Till skillnad från akut njursvikt (ARF), där minskningen av urinproduktionen är en nästan alltid närvarande faktor vid kronisk njurinsufficiens, eftersom funktionstaben är långsam anpassar njuren väl och förmågan att eliminera Vattnet förblir stabilt fram till väl avancerade stadier av sjukdomen. Faktum är att de flesta patienter som behöver dialys fortfarande urinera minst 1 liter per dag.
Därför orsakar kroniskt njursvikt i de flesta fall fram till mycket avancerade stadier av sjukdomen inga symptom eller tecken.
Patienter med CRF i de avancerade stadierna kan förekomma med anemi och försämring av blodtryck och ödem i nedre extremiteterna. När njuren kommer in i terminalfasen, är symptomen som uppträder trötthet för ansträngning, illamående och kräkningar, aptitlöshet, viktminskning, andfåddhet, stark andedräkt (med lukt av urin) och generaliserat ödem.
Diagnos av kroniskt njursvikt
Eftersom det inte finns några symtom fram till sjukdomens avancerade stadier kan kroniskt njursvikt endast upptäckas tidigt genom laboratorieanalys.
Testet som används för detta ändamål är blodtalet för urea och kreatinin. Kreatinin är den bästa markören för njurfunktionen. När njurarna börjar förlora funktionen stiger deras blodvärden (läs: CREATININ och UREIA).
Urinprov är också användbara eftersom det är mycket vanligt att patienter med njursjukdom har protein eller urinläckage. Om du vill veta mer om dessa ämnen kan du besöka följande länkar:
- URINE EXAMINATION | Leukocyter, nitriter, hemoglobin ...
- FOAMING URINE OCH PROTEINURIA
- URIN MED BLOD | hematuri
Laboratorietester kan också upptäcka tidiga komplikationer av CRF, såsom tidiga grader av anemi, förändringar i elektrolyter (främst kalcium, fosfor och kalium), förändringar i PTH-hormonet (som kontrollerar benhälsan), blod pH-värden etc. .
Ultraljud av njurarna är också en viktig undersökning eftersom den visar njurmorfologin och kan indikera om njurarna redan har tecken på atrofi. Det är emellertid viktigt att notera att renal ultrasonografi utan förändringar inte räcker för att kassera CRI-hypotesen. Utan kreatininvärdet kan inget sägas.
Orsaker till kroniskt njursvikt
Flera sjukdomar kan attackera njurarna och leda till permanent förlust av funktion. I allmänhet uppstår CRF när njuren genomgår kontinuerlig och långvarig aggression, liksom hos patienter med diabetes eller dåligt kontrollerad arteriell hypertoni.
De sjukdomar som oftast leder till kroniskt njursvikt är:
- Hypertension.
- Diabetes mellitus.
- Polycystisk njursjukdom.
- Glomerulonefrit.
- Återkommande urinvägsinfektioner.
- Njurstenar av repetition.
- Multipelt myelom.
- Lupus och andra autoimmuna sjukdomar.
- Missbruk av antiinflammatoriska läkemedel.
- Drop.
- Amyloidos.
Om du har något av ovanstående villkor är det absolut nödvändigt att du regelbundet övervakar din kreatinin. Minst en gång per år ska doseras kreatin, urea och utföra ett enkelt urintest.
Stage av kroniskt njursvikt
Båda njurarna filtrerar i genomsnitt 180 liter blod per dag, plus eller minus 90 till 125 ml per minut. Detta kallas glomerulär filtreringshastighet eller kreatininclearance.
Stegen för kroniskt njursvikt delas i enlighet med graden av glomerulär filtrering, vilket kan beräknas genom blodkreatininvärden. Det finns flera matematiska formler för att uppskatta graden av njurefunktion baserat på kreatininvärden. Numera gör de flesta laboratorierna redan denna beräkning automatiskt när de begär dosering av kreatinin.
Njurinsufficiens är ofta en progressiv sjukdom, med försämring av funktionen genom åren. Några faktorer som dåligt kontrollerad diabetes och högt blodtryck ökar risken för snabb förlust av njurfunktionen.
Vi delar upp stadierna av CKD enligt följande:
DRC-stadium I - patienter med kreatininclearance större än 90 ml / min men med någon av de ovan beskrivna sjukdomarna (diabetes, hypertoni, polycystiska njurar etc.)
Patienter som har en eller flera av dessa sjukdomar har alltid en viss grad av njurskada, vilket dock inte kan återspeglas i blodets förmåga att sippra. De är patienter med normal njurfunktion, utan någon typ av symtom men med hög risk för försämring av njurfunktionen på lång sikt.
Patienter med normal kreatinin men med onormala urintester, med tecken på blödning eller förlust av protein i urinen, går också in i detta stadium.
DRC- stadium II - Patienter med kreatininclearance mellan 60 och 89 ml / min.
Detta kan kallas före njurfallsfasen. De är personer med små förluster av njurfunktionen, som är det tidigaste skedet av njursvikt.
Eftersom njurarna förlorar funktionen naturligt när de ålder, kan många äldre personer ha något nedsatt njurfunktion. Detta fall i funktion är helt enkelt ett tecken på åldrande av njurarna. Att hitta äldre personer med kriterier för IRC-fas II är därför extremt vanligt. Om patienten inte har någon sjukdom som attackerar njurarna, såsom diabetes eller högt blodtryck, leder inte denna lilla förlust av njurfunktionen till större problem på medellång / lång sikt.
I steg II kan njurarna fortfarande behålla sina grundläggande funktioner och blodkreatinin är fortfarande mycket nära det normala intervallet. Det är emellertid viktigt att notera att dessa patienter har ökad risk för försämrad njurfunktion om de utsätts för exempelvis läkemedel som är giftiga för njurarna, till exempel antiinflammatoriska medel eller kontraster för radiologiska undersökningar (se: REMEDIER SOM KAN BLA BLOOD).
DRC-fas III - Patienter med kreatininclearance mellan 30 och 59 ml / min.
Detta är det stadium av rapporterat kroniskt njursvikt. Kreatinin ligger redan över referensvärdena och de första komplikationerna av sjukdomen börjar utvecklas. Njurarna har redan minskat sin förmåga att producera erytropoietin, ett hormon som kontrollerar produktionen av röda blodkroppar i benmärgen, vilket leder till progressiv anemi (läs: ANEMIAS SYMPTOMER).
Ett annat problem som börjar uppstå är benskadorna. Njurinsufficiens patienter har en sjukdom som kallas renal osteodystrofi, som orsakas av förhöjd PTH och en minskning av produktionen av vitamin D, hormoner som kontrollerar mängden kalcium i ben och blod. Slutresultatet är en demineralisering av benen, som börjar bli svag och sjuk.
För mer information om CKD-bensjukdom, läs: RENAL INSUFFICIENCY - PHOSPHORUS, PTH AND BONE DISEASE.
Steg III är det stadium där patienterna bör inleda behandlingen och följs upp av en nefrolog eftersom det från och med denna tid vanligtvis förekommer relativt snabb progression av njursvikt om det inte finns någon adekvat behandling.
DRC-stadium IV - Patienter med kreatininclearance mellan 15 och 29 ml / min.
Detta är pre-dialysfasen. Det här är det ögonblick då de första symptomen börjar dyka upp och laboratorietester visar flera förändringar.
Patienten har höga nivåer av fosfor och PTH, etablerad anemi, lågt blod pH (ökad syrahalt i blodet), kaliumhöjning, viktminskning och tecken på undernäring, försämring av högt blodtryck, benförsvagning, ökad risk för hjärtsjukdom, minskad libido, minskad aptit, trötthet, etc.
På grund av vätskeretentionen kanske patienten inte märker viktminskningen, eftersom vikten kan förbli densamma eller till och med öka. Patienten förlorar muskelmassa och fett, men behåller vätska och kan utveckla små ödem i benen.
I detta skede bör patienten redan vara redo att genomgå hemodialys, och uppbyggnaden av arteriovenös fistel indikeras (läs: VAD ÄR HEMODIALYS? Hur fungerar det?)
DRC-stadium V - Patienter med kreatininclearance mindre än 15 ml / min.
Detta är den så kallade terminala njursviktfasen. Under 15-10 ml / min utför njurarna inte längre grundläggande funktioner och dialysens början indikeras. Vid denna tidpunkt börjar patienterna känna symtomen på njursvikt som kallas uremi-symptom.
Även om de fortfarande kan urinera är volymen inte längre så stor och patienten börjar utveckla stora ödem (läs: INCHAÇOS E EDEMAS). Blodtrycket är okontrollerat och kaliumnivåerna i blodet stiger till den punkt som de kan orsaka hjärtarytmi och dödsfall. Patienten har redan förlorat mycket tyngd och kan inte äta bra. Du upplever illamående och kräkningar, särskilt på morgonen. Du blir lätt trött och blodbrist, om inte redan behandlad, brukar vara på farliga nivåer.
Om dialys inte startas, utvecklas tillståndet, och de som inte dödas på grund av hjärtarytmi kan utvecklas med lungödem eller mentala förändringar, såsom desorientering, anfall (se EPILEPSY | Symptom, typer och hur man fortsätter) och även äta.
När de utförs ultraljud av njurarna, är dessa vanligtvis redan atrofierade, med reducerade storlekar.
Vissa patienter lyckas nå stadium V med få tecken och symtom. Trots den låga symptomatologin presenterar de många laboratorieavvikelser, och ju längre dialysen är fördröjd, desto sämre är benet, hjärtat, undernäring och risken för illamående arytmier. Ofta är det första och enda symptomet på njursvikt i slutstadiet plötsligt död.
När ska en CKD följas av en nefrolog?
Tidig hänvisning till nephrologist kan förändra sjukdommens naturhistoria. När man jämför utvecklingen av patienter som avses i steg III med de som endast hänvisas till i slutfasen av steg IV eller steg V, noteras det som uppstår:
- En minskning av graden av förlust av njurfunktionen (3, 4 ml / min per år mot 12 ml / min per år), dvs. patienter som inte följts upp av en nefrolog, förlorar njurfunktionen upp till 4 gånger snabbare.
- Bättre kontroll av högt blodtryck och följaktligen färre skador på andra organ.
- Mindre incidens av benskador.
- Minskad förekomst av undernäring och viktminskning.
- Lägre dödlighet.
Behandling av kroniskt njursvikt
Det finns inget botemedel mot kroniskt njursvikt eftersom det är en återspegling av irreversibel skada på delar av njurarna. Det finns inte något botemedel som gör njurarna igen.
I allmänhet är målet med CRF-behandling att förhindra att sjukdomen fortskrider eller i värsta fall sänka graden av förlust av njurfunktion.
Blodtryckskontroll är väsentlig. Värden som ständigt över 140/90 mmHg är aggressiva mot njurarna, accelererar förlusten av njurfunktionen. Hos patienter med diabetes är glukoskontroll också mycket viktigt. Hos patienter med proteinuri (proteinförluster i urinen) bidrar deras kontroll med mediciner till att bevara njurfunktionen.
Patienten med CRF bör undvika nefrotoxiska läkemedel, såsom antiinflammatoriska medel och vissa antibiotika, särskilt de hos aminoglykosidklassen.
Även om det inte finns någon botemedel eller specifik behandling för att förbättra njurfunktionen, är uppföljning med nephrologist viktigt för att undvika komplikationerna hos CRF. Det finns läkemedel för att kontrollera anemi, förändringar i elektrolyter, benmetabolism, ödem, etc.
I de sista skeden av sjukdomen, när njurarna inte längre fungerar, är den angivna behandlingen hemodialys, peritonealdialys eller njurtransplantation.
Uttrycket gynekomasti, från det grekiska "kvinnliga bröstet", hänför sig till den godartade, tillfälliga eller permanenta ökningen av det manliga bröstet som ett resultat av utvecklingen av bröstkörteln. Både det kvinnliga bröstet och det manliga bröstet bildas av bröstkörteln och fettvävnaden (fett). Men hos män f
Medicin och livsmedel som stör warfarin
Denna text är till för personer som använder Warfarin, även känd som Warfarin, Marevan, Varfine eller Coumadin, en potent antikoagulant som vanligtvis anges för patienter med följande patologier: - Atrieflimmering (förmaksflimmer) (läs: ATRIAL FIBRILLATION). - Historia av trombos eller emboli (läs: VAD ÄR DÖV VENOUS THROMBOSIS (DVT)). - Artifici



